¿Sabías que hay más de 100 trastornos relacionados con las glándulas suprarrenales? Estas glándulas son pequeñas pero muy importantes. Ayudan a regular las hormonas del cuerpo, como el cortisol y la aldosterona. Pero, si fallan, pueden causar muchos trastornos endocrinos que afectan mucho la salud.
Puntos Clave:
- Las glándulas suprarrenales son pequeñas pero esenciales para la regulación hormonal
- Existen más de 100 posibles trastornos suprarrenales, con una amplia variedad de síntomas
- Estos trastornos pueden deberse a problemas en la corteza o médula suprarrenal, o en los sistemas de control hormonal
- El diagnóstico y tratamiento adecuado de los trastornos suprarrenales es crucial para preservar la salud y el bienestar
- Esta guía completa explorará en detalle los diferentes tipos de trastornos suprarrenales y cómo manejarlos
¿Qué Son los Trastornos de las Glándulas Suprarrenales?
Las glándulas suprarrenales son clave para regular las hormonas en nuestro cuerpo. Si fallan, pueden surgir varios trastornos. Los trastornos de las glándulas suprarrenales afectan la producción de hormonas importantes.
Estos trastornos pueden causar un exceso o una falta de hormonas. Entre las afecciones más comunes están la enfermedad de Addison, el síndrome de Cushing, el hiperaldosteronismo y el feocromocitoma.
Las causas varían, desde problemas en las glándulas hasta disfunciones en otras áreas del cuerpo. También pueden ser causados por medicamentos, infecciones, mutaciones genéticas o tumores.
Es crucial diagnosticar y tratar estos trastornos a tiempo. Los síntomas y el tratamiento varían según el tipo de trastorno y su causa.
“Los trastornos de las glándulas suprarrenales pueden tener un impacto significativo en la salud y el bienestar de las personas, pero con un diagnóstico y un tratamiento adecuados, muchos pueden ser controlados y manejados con éxito”.
Anatomía y Función de las Glándulas Suprarrenales
Las glándulas suprarrenales son clave para el cuerpo. Se encuentran sobre los riñones y tienen dos partes: la corteza suprarrenal y la médula suprarrenal. Cada parte produce hormonas importantes para mantenernos sanos.
Estructura de la Corteza Suprarrenal
La corteza suprarrenal tiene tres zonas: la zona glomerular, la zona fascicular y la zona reticular. Estas zonas hacen diferentes hormonas esteroides. Por ejemplo, cortisol, aldosterona y hormonas sexuales masculinas.
Función de la Médula Suprarrenal
La médula suprarrenal hace catecolaminas. La más importante es la epinefrina (también llamada adrenalina). Ayuda al cuerpo a manejar el estrés y controla la presión arterial y la frecuencia cardíaca.
Sistema de Control Hormonal
El sistema hipotálamo-hipófisis-suprarrenal controla las hormonas suprarrenales. El hipotálamo envía una señal a la hipófisis. La hipófisis, a su vez, hace que las suprarrenales produzcan cortisol. Este sistema mantiene el equilibrio hormonal.
| Hormona | Función |
|---|---|
| Cortisol | Regula el metabolismo de carbohidratos, proteínas y grasas; tiene efectos antiinflamatorios e inmunosupresores. |
| Aldosterona | Controla el balance de agua y electrolitos, regulando la excreción de sodio y potasio. |
| Epinefrina y Norepinefrina | Participan en la respuesta de lucha o huida, aumentando la frecuencia cardíaca, la presión arterial y la glucemia. |
“Las glándulas suprarrenales son fundamentales para la vida, ya que regulan procesos vitales como la respuesta al estrés, el metabolismo y el equilibrio de fluidos y electrolitos.”
Síndrome de Cushing: Causas y Manifestaciones
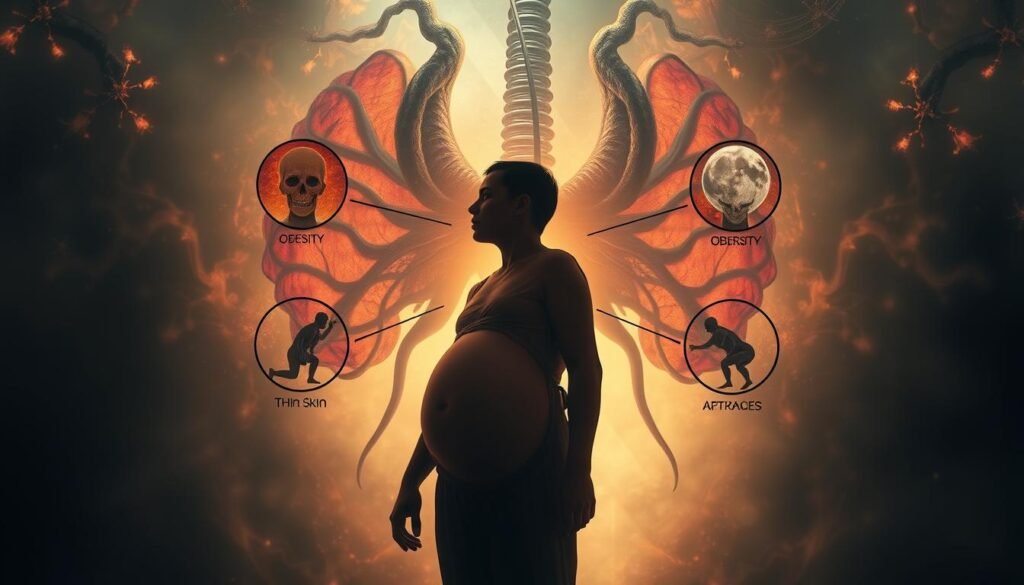
El síndrome de Cushing ocurre cuando hay demasiado cortisol en el cuerpo. Este cortisol es una hormona clave que hacen las glándulas suprarrenales. La causa principal es la enfermedad de Cushing. Esta enfermedad hace que la glándula pituitaria produzca demasiada ACTH. Esto hace que las glándulas suprarrenales produzcan mucho cortisol.
Hay otras causas del síndrome de Cushing. Por ejemplo, tumores en el cuerpo pueden producir ACTH de forma ectópica. También, adenomas suprarrenales y carcinomas corticosuprarrenales pueden causarlo. Estas condiciones llevan a niveles altos de cortisol, que causan síntomas y signos específicos.
- La obesidad central es un signo distintivo del síndrome de Cushing. Se ve en el abdomen, cara y cuello.
- Debilidad muscular, osteoporosis, hipertensión arterial y mayor riesgo de infecciones son síntomas comunes.
- Los cambios en la piel, como estrías purpúreas y acné, son comunes en hombres y mujeres.
- Las mujeres pueden tener problemas menstruales y crecimiento excesivo de vello.
- Los hombres pueden tener problemas de libido y disfunción eréctil.
No todas las personas con síndrome de Cushing tienen todos los síntomas. La forma en que se manifiesta puede cambiar mucho de persona a persona. Es crucial diagnosticar y tratar adecuadamente para controlar el hipercortisolismo y mejorar la vida de los pacientes.
“El diagnóstico y el tratamiento adecuado son fundamentales para controlar los efectos dañinos del hipercortisolismo y mejorar la calidad de vida de los pacientes.”
Diagnóstico del Síndrome de Cushing
Para diagnosticar el síndrome de Cushing, se usan pruebas de laboratorio y estudios de imagen. Estas ayudan a saber si hay demasiado cortisol en el cuerpo. También buscan dónde está el problema.
Pruebas de Laboratorio
Las pruebas clave para detectar el síndrome de Cushing son:
- Cortisol libre urinario: Mide el cortisol en la orina de 24 horas. Si hay mucho cortisol libre, puede ser un signo de exceso.
- Test de Nugent: Evalúa si el cuerpo puede controlar los niveles de cortisol. Si no lo hace, puede ser síndrome de Cushing.
- Cortisol salival nocturno: Mide el cortisol en la saliva de noche. Si es alto, puede indicar síndrome de Cushing.
Estudios de Imagen
Después de las pruebas de laboratorio, se hacen estudios de imagen. Estos buscan la causa del problema:
- Tomografía computarizada (TC) o resonancia magnética (RM) de las glándulas suprarrenales para buscar tumores.
- Resonancia magnética (RM) de la glándula pituitaria para encontrar adenomas que causan demasiado cortisol.
Criterios Diagnósticos
Para confirmar el síndrome de Cushing, se necesitan dos pruebas de laboratorio alteradas. Los estudios de imagen ayudan a encontrar la causa y a decidir el tratamiento.
“El diagnóstico temprano y el tratamiento oportuno del síndrome de Cushing son fundamentales para evitar complicaciones graves y mejorar la calidad de vida de los pacientes.”
Enfermedad de Addison y sus Características

La enfermedad de Addison, también llamada insuficiencia suprarrenal primaria, es rara. Se caracteriza por no producir suficientes hormonas corticosuprarrenales. Esto causa síntomas como fatiga, debilidad muscular, pérdida de peso, hipotensión y cambios en la piel.
Para diagnosticarla, se usan pruebas de estimulación con ACTH y análisis de hormonas. Estas pruebas confirman el hipocortisolismo, un signo clave de la enfermedad.
El tratamiento implica tomar hormonas por siempre. Los pacientes necesitan corticosteroides y mineralocorticoides para mantenerse saludables. Así, pueden vivir casi como cualquier persona, siempre y cuando cuiden bien sus hormonas.
Una de las mayores complicaciones es la crisis addisoniana. Es una emergencia que puede ser muy grave. Ocurre por estrés y necesita atención médica inmediata, incluyendo inyecciones de hidrocortisona.
En conclusión, la enfermedad de Addison es una condición que requiere atención constante. Con el tratamiento correcto, las personas pueden vivir bien. Pero es vital estar atento a los síntomas y saber qué hacer en una crisis addisoniana.
Hiperaldosteronismo Primario
El hiperaldosteronismo primario es una condición médica donde se produce demasiada aldosterona. Esta hormona es clave y se hace en las glándulas suprarrenales. La sobreproducción de aldosterona causa hipertensión y bajos niveles de potasio en la sangre.
Es vital entender los síntomas y cómo se diagnostica esta enfermedad. Así, se puede tratar de manera efectiva.
Síntomas y Signos
Los síntomas comunes incluyen:
- Presión arterial alta persistente
- Niveles bajos de potasio en la sangre (hipopotasemia)
- Fatiga crónica
- Dolores de cabeza
- Debilidad muscular y entumecimiento
Estos síntomas ocurren porque la aldosterona afecta el equilibrio de fluidos y electrolitos en el cuerpo.
Métodos de Diagnóstico
Para diagnosticar, los médicos realizan varias pruebas:
- Medición de la relación aldosterona/renina plasmática: Esta prueba muestra si hay demasiada aldosterona.
- Prueba de supresión con solución salina: Verifica si la aldosterona no se reduce como debería.
- Estudios de imagen: Se usan tomografías o resonancias magnéticas para buscar adenomas suprarrenales, la causa principal.
El adenoma de Conn es un tumor benigno en la suprarrenal. Es la causa más común de hiperaldosteronismo primario.
“El hiperaldosteronismo primario es una causa cada vez más reconocida de hipertensión arterial, incluso cuando los niveles de potasio en sangre son normales.”
Feocromocitoma: Diagnóstico y Tratamiento
El feocromocitoma es un tumor raro que se forma en la médula suprarrenal. Este tumor produce demasiadas catecolaminas. Esto causa síntomas como hipertensión paroxística, palpitaciones, sudoración y dolores de cabeza.
Para diagnosticarlo, se miden los niveles de metanefrinas en orina o plasma. También se usan estudios de imagen como tomografía computarizada y resonancia magnética.
El 90% de los feocromocitomas se encuentran en la médula suprarrenal. Pero, hasta el 30% de los tumores fuera de la médula pueden ser malignos. Además, entre el 10% y el 20% de los feocromocitomas bilaterales afectan a niños.
El tratamiento definitivo es la resección quirúrgica del tumor. Antes de la cirugía, se usan medicamentos para controlar la presión arterial.
En casos de feocromocitomas cancerosos, se pueden usar terapias dirigidas y quimioterapia. La cirugía también es una opción. Es crucial seguir el tratamiento con el médico para controlar la presión arterial y evitar recurrencias.
“Menos del 10% de los feocromocitomas son malignos, pero los tumores extraadrenales tienen mayor probabilidad de ser malignos y metastásicos.”
Insuficiencia Suprarrenal: Causas y Síntomas

La insuficiencia suprarrenal es una enfermedad grave. Ocurre cuando las glándulas suprarrenales no hacen suficientes hormonas. Estas hormonas, como el cortisol y la aldosterona, son muy importantes.
Esta condición puede ser primaria, llamada enfermedad de Addison, o secundaria. La secundaria se debe a problemas en el hipotálamo o la hipófisis.
Insuficiencia Primaria
La insuficiencia suprarrenal primaria, o enfermedad de Addison, ocurre cuando las glándulas suprarrenales no funcionan bien. En países desarrollados, las causas más comunes son enfermedades autoinmunes. También pueden ser tuberculosis o hemorragia suprarrenal.
Los síntomas incluyen fatiga, debilidad, pérdida de peso y pigmentación de la piel.
Insuficiencia Secundaria
La insuficiencia suprarrenal secundaria se debe a problemas en el hipotálamo o la hipófisis. Esto puede pasar si se dejan de tomar corticosteroides de repente. También puede ser por enfermedades que afectan al hipotálamo o la hipófisis.
Los síntomas son similares a la insuficiencia primaria. Pero la pigmentación de la piel suele faltar.
Para diagnosticar la insuficiencia suprarrenal, se hacen pruebas de laboratorio. Se miden cortisol, ACTH y otras hormonas. También se hacen pruebas de estimulación con ACTH.
Es una emergencia médica que necesita tratamiento inmediato. Se usa hidrocortisona y a veces líquidos intravenosos.
Es crucial que las personas con insuficiencia suprarrenal tengan una jeringa de emergencia con hidrocortisona. Así estarán preparadas para una crisis adrenal. Sin tratamiento adecuado, la insuficiencia suprarrenal puede causar shock y ser mortal.
Tumores Suprarrenales Benignos y Malignos
Las glándulas suprarrenales son pequeñas pero muy importantes. Pueden desarrollar tumores, tanto benignos como malignos. Estos se llaman incidentalomas suprarrenales y a menudo se descubren por casualidad en exámenes de imagen.
Los tumores benignos más comunes son los adenomas suprarrenales. Se forman en la corteza de la glándula. Generalmente no causan síntomas y no necesitan tratamiento, excepto si producen demasiadas hormonas.
Los tumores malignos, como el carcinoma adrenocortical, son menos comunes pero más graves. Pueden causar síntomas por la producción excesiva de hormonas o por su crecimiento.
Para evaluar un tumor suprarrenal, se realizan pruebas hormonales y estudios de imagen. Esto ayuda a saber si es benigno o maligno. El tratamiento varía según el tamaño, la funcionalidad y la naturaleza del tumor.
| Tipo de Tumor | Características | Tratamiento |
|---|---|---|
| Adenoma Suprarrenal | Tumor benigno de la corteza suprarrenal, a menudo asintomático. | Seguimiento, cirugía solo si produce exceso de hormonas. |
| Carcinoma Adrenocortical | Tumor maligno de la corteza suprarrenal, puede causar síntomas por exceso de hormonas. | Cirugía, quimioterapia, radioterapia, según el caso. |
| Feocromocitoma | Tumor benigno de la médula suprarrenal, produce exceso de catecolaminas. | Cirugía, tratamiento médico para controlar síntomas. |
Es crucial seguir de cerca y tratar oportunamente los tumores suprarrenales. Esto ayuda a mantener la salud y bienestar del paciente, ya sea benigno o maligno.
Tratamientos Médicos Disponibles

Los tratamientos para los problemas de las glándulas suprarrenales cambian según el caso. Para la insuficiencia suprarrenal, se usan hormonas para reemplazar lo que falta. En el caso de hipersecreción hormonal, se emplean inhibidores de la esteroidogénesis o antagonistas de receptores hormonales.
Terapias Farmacológicas
Las personas con enfermedad de Addison toman medicamentos todos los días. Estos reemplazan el cortisol y la aldosterona que no tienen. Los medicamentos se toman en momentos específicos para imitar el cortisol natural del cuerpo.
Para el hiperaldosteronismo primario, se usan medicamentos o se puede operar. La operación se hace por cirugía laparoscópica para quitar una glándula suprarrenal.
Opciones Quirúrgicas
Los tumores suprarrenales se tratan con cirugía. La cirugía (adrenalectomía) es la mejor opción. En el caso de feocromocitomas y paragangliomas, la cirugía mejora la presión arterial.
Los tratamientos se personalizan para cada caso. Un equipo de especialistas, como endocrinólogos y cirujanos, ayuda a cuidar a los pacientes. Así se abordan los problemas hormonales y se reducen los riesgos.
Prevención y Factores de Riesgo

Prevenir los trastornos de las glándulas suprarrenales es clave. Algunos trastornos, como el síndrome de neoplasia endocrina múltiple (MEN), tienen una predisposición genética. La exposición a ciertas toxinas y ciertos medicamentos también aumenta el riesgo.
Para evitar estos problemas, es vital vivir de manera saludable. Es importante controlar cualquier condición crónica. La detección temprana en personas con factores de riesgo conocidos mejora la gestión de estos trastornos.
- Evitar el uso prolongado de corticosteroides, que pueden causar insuficiencia suprarrenal.
- Estar atento a los síntomas y signos de alerta, como fatiga, cambios de peso, alteraciones de la presión arterial y cambios en la piel.
- Someterse a chequeos médicos regulares, especialmente si hay síndromes hereditarios o antecedentes familiares de trastornos suprarrenales.
- Mantener una dieta equilibrada y practicar ejercicio de manera regular para apoyar la salud general de las glándulas suprarrenales.
Con un enfoque proactivo y la atención adecuada, se puede lograr una mejor prevención y un manejo más efectivo de los trastornos de las glándulas suprarrenales.
Complicaciones y Pronóstico
Los problemas de las glándulas suprarrenales pueden ser graves si no se tratan bien. Una de las complicaciones más serias es la crisis adrenal. Esta puede ser muy peligrosa si no se trata rápido.
El exceso de cortisol a largo plazo puede causar osteoporosis, diabetes, hipertensión y enfermedad cardiovascular. Estos problemas pueden reducir mucho la calidad de vida si no se manejan bien.
Complicaciones a Corto Plazo
Si no se trata la insuficiencia suprarrenal, puede surgir una crisis adrenal. Esta es una emergencia que causa dolor fuerte, vómitos, diarrea y debilidad. También puede causar confusión y pérdida de conciencia. Es crucial recibir atención médica de inmediato para evitar problemas graves o incluso la muerte.
Complicaciones a Largo Plazo
El exceso crónico de cortisol puede llevar a problemas como osteoporosis, diabetes, hipertensión y enfermedad cardiovascular. Estos problemas pueden afectar mucho la vida diaria si no se manejan correctamente.
El pronóstico de los trastornos suprarrenales depende de varios factores. Incluyen la condición específica y la rapidez en el diagnóstico y tratamiento. Con el manejo adecuado, muchos pacientes pueden vivir una vida normal y evitar complicaciones graves.
Vivir con Trastornos Suprarrenales
Vivir con un trastorno de las glándulas suprarrenales es un desafío. Es crucial tener un cuidado y seguimiento médico constantes. Los pacientes deben saber ajustar su medicación ante el estrés. También es vital llevar una identificación médica y tener un plan de emergencia listo.
La educación del paciente y el apoyo psicológico son clave. Ayudan a mantener una buena calidad de vida.
Para manejar el estrés, se sugiere la meditación o el yoga. Es importante seguir una dieta saludable y hacer ejercicio regular. Esto ayuda a mantener un equilibrio en la vida.
Es esencial que los pacientes se informen bien sobre su condición. Deben aprender a identificar los síntomas de una crisis suprarrenal. Tener un equipo médico y un grupo de apoyo es muy beneficioso.
| Condición | Rango Estadístico |
|---|---|
| Enfermedad de Addison | Puesto 71 de 119 en el Sistema Endocrino |
| Cáncer de glándula suprarrenal | Tasa de ocurrencia: 0.02% en el Sistema Endocrino |
| Feocromocitoma | Condición rara en observaciones estadísticas |
Con el apoyo correcto y un manejo adecuado, las personas con trastornos suprarrenales pueden vivir de manera plena y saludable.
“La educación del paciente y el apoyo psicológico son fundamentales para mantener una buena calidad de vida con trastornos suprarrenales.”
Conclusión
Los trastornos de las glándulas suprarrenales son condiciones complejas. Necesitan un diagnóstico preciso y un tratamiento personalizado. Los avances en endocrinología han mejorado mucho el manejo de estas afecciones.
La investigación en trastornos suprarrenales sigue adelante. Se busca desarrollar nuevas terapias. Esto mejora la calidad de vida de los pacientes.
Es vital que endocrinólogos, cirujanos y otros especialistas trabajen juntos. Esto asegura un cuidado completo a los pacientes con trastornos suprarrenales. Así se abordan los desafíos de estas condiciones de manera efectiva.
La comunidad médica está profundizando en los trastornos de las glándulas suprarrenales. Se espera que se logren grandes avances en el diagnóstico y manejo de estos pacientes. Esto mejorará la calidad de vida y el control de los síntomas para quienes sufren de estas enfermedades complejas.